มาตรฐานและเทคนิคในหัตถการการฉีดซีเมนต์เสริมกระดูกสันหลัง
มาตรฐานและเทคนิคในหัตถการการฉีดซีเมนต์เสริมกระดูกสันหลัง
Standard and Technical of Performance of Percutaneous
Vetebroplasty
เอนก สุวรรณบัณฑิต วท.บ.รังสีเทคนิค
จิรวรรธ สุดหล้า
วท.บ.รังสีเทคนิค
สมจิตร จอมแก้ว อนุ.รังสีเทคนิค
ภาควิชารังสีวิทยา คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล
เอนก สุวรรณบัณฑิต, จิรวรรธ สุดหล้า และ สมจิตร
จอมแก้ว.มาตรฐานและเทคนิคในหัตถการการฉีดซีเมนต์เสริมกระดูกสันหลัง.วารสารชมรมรังสีเทคนิคและพยาบาลเฉพาะทางรังสีวิทยาหลอดเลือดและรังสีร่วมรักษาไทย.
2551, 2(1) : 24-32
บทคัดย่อ
หัตถการฉีดซีเมนต์เสริมกระดูกสันหลังได้รับความนิยม และแพร่หลาย
มาตรฐานของหัตถการและเทคนิคต่างๆ
รวมถึงภาพทางรังสีเป็นสิ่งสำคัญที่จะต้องคำนึงถึงและปฏิบัติตามอย่างเคร่งครัด
เพื่อให้หัตถการมีประสิทธิภาพ มีผลสำเร็จในอัตราที่สูง
และป้องกันภาวะแทรกซ้อนแก่ผู้ป่วย
หัตถการฉีดซีเมนต์เสริมกระดูกสันหลัง (percutaneous vertebroplasty)
ได้รับการเผยแพร่ครั้งแรกในวารสารทางการแพทย์ของฝรั่งเศสโดย Deramond
และคณะ ในช่วงปลายทศวรรษที่ 1980 เพื่อการรักษาโรค spinal angioma
โดยการฉีดสารซีเมนต์ซึ่งเป็นองค์ประกอบของ polymethyl methacrylate
(PMMA) เข้าไปในกระดูกสันหลังที่หักยุบ
การฉีดซีเมนต์ทำให้เกิดการเชื่อมต่อกระดูกจากภายใน
และเสริมความแข็งแรงและมั่นคงแก่กระดูกที่หักยุบ
ทำให้ลดอาการปวดลงไปได้
โดยกระดูกสันหลังที่หักยุบนั้นจะมีการขยายตัวออกอีกครั้งหรือการเพิ่มความสูงของเนื้อกระดูกขึ้น
ภาพทางรังสีมีส่วนสำคัญในระหว่างการทำหัตถการ
โดยต้องใช้การส่องตรวจแบบ fluroscopy
ช่วยนำทางเข็มในการแทงลงไปยังตำแหน่งที่ต้องการและช่วยให้เห็นภาพระหว่างการฉีดซีเมนต์เข้าไปอีกด้วย
อย่างไรก็ตามมีการใช้เอกซเรย์คอมพิวเตอร์ช่วยแทนก็ได้ (CT guide
image)
หัตถการฉีดซีเมนต์เสริมกระดูกสันหลังได้รับการยอมรับว่ามีความปลอดภัยและมีประสิทธิภาพ
งานวิจัยจำนวนมากมีการเผยแพร่ในทางสนับสนุนว่าเป็นหัตถการที่มีประโยชน์เมื่อเทียบกับหัตถการที่มีความรุนแรง
(invasive) อื่นๆ
และผู้ป่วยจะได้รับผลประโยชน์อย่างมากเมื่อหัตถการกระทำภายใต้สภาพแวดล้อมและแพทย์ที่มีคุณภาพ
มาตรฐานในการทำหัตถการจะเกิดขึ้นได้เมื่อได้รับการเน้นย้ำใน 3
ประเด็นหลักได้แก่
1)
การคัดเลือกผู้ป่วย (selecting patients)
2) กระบวนการของหัตถการ (performing the procedure)
3) การตรวจวัดและประเมินผู้ป่วย (monitoring the patient)
สิ่งสำคัญที่หน่วยงานที่ทำหัตถการนี้จะต้องคำนึงถึงได้แก่อัตราความสำเร็จ
และอัตราการเกิดภาวะแทรกซ้อนจากหัตถการซึ่งเป็นตัวชี้วัดที่สำคัญของหน่วยงานทีเดียว
วิทยาลัยรังสีวิทยาแห่งอเมริกา (the american college of
radiology,2005) ได้ให้คำจำกัดความของ percutaneous vertebroplasty
คือ การฉีดซีเมนต์กระดูกที่ทึบรังสี เช่น polymethyl methacrylate
เข้าไปในกระดูกที่มีอาการกระดูกพรุน
หรือมีการหักยุบซึ่งทำให้เกิดความเจ็บปวด
โดยการใช้ภาพทางรังสีนำทาง
กระดูกสันหลังหักยุบและกดทับกันเป็นอาการร่วมที่เกิดได้บ่อยในผู้ป่วยภาวะกระดูกพรุน
ทำให้เกิดอาการปวดหลัง อาการนี้อาจหายได้เองภายใน 2-3 สัปดาห์
แต่ยังคงมีผู้ป่วยบางส่วนที่ยังคงได้รับความทรมานจากความปวดนี้
ซึ่งไม่อาจรักษาได้ด้วยการรักษาชนิดประคับประคอง
และทำให้ผู้ป่วยต้องนอนพักค้างในโรงพยาบาล
โดยที่การผ่าตัดเพื่อยึดกระดูกสันหลังนั้นไม่อาจใช้เพื่อการรักษานี้ได้
เนื่องจากกระดูกสันหลังของผู้ป่วยบริเวณที่มีการหักยุบมีคุณภาพเนื้อเยื่อที่ไม่ดีพอที่จะช่วยในการยึดเหล็กดามกระดูกได้และอาจนำไปสู่ความเสี่ยงต่อการผ่าตัดใหญ่ได้อีกด้วย
การคัดเลือกผู้ป่วย (patient
selection)
การเลือกผู้ป่วยเพื่อรับการรักษาด้วยการฉีดซีเมนต์เสริมกระดูกสันหลังมีเกณฑ์ในการบ่งชี้และข้อห้ามหลายประการ
ดังนี้
ข้อบ่งชี้ในการฉีดซีเมนต์เสริมกระดูกสันหลัง ได้แก่
เพื่อการรักษาอาการปวดเนื่องจากการกดทับของกระดูกสันหลังที่หักยุบในผู้ป่วยภาวะกระดูกพรุน
ซึ่งไม่อาจรักษาให้หายได้จากการให้ยาลดปวดและการรักษาแบบประคับประคองอื่นๆ
ซึ่งอาจส่งผลต่อการเกิดอาการข้างเคียงของการใช้ยาได้
อย่างไรก็ตามการฉีดซีเมนต์เสริมกระดูกสันหลังไม่ได้รับการบ่งชี้ให้ทำเพื่อการป้องกันการเกิดการหักยุบของกระดูกสันหลังในอนาคต
ข้อห้ามในการฉีดซีเมนต์เสริมกระดูกสันหลัง แบ่งออกได้เป็น 2 ระดับ
ได้แก่
ข้อห้ามอย่างสมบูรณ์ (absolute contraindications) ได้แก่
1. ผู้ป่วยมีภาวะกระดูกสันหลังหักยุบแต่ไม่มีอาการปวด
2. ผู้ป่วยมีอาการดีขึ้นได้จากการใช้ยาแก้ปวด
3. ผู้ป่วยไม่มีกระดูกสันหลังหักยุบ
4. เพื่อการป้องกันในผู้ป่วยภาวะกระดูกพรุน
5. ผู้ป่วยที่มีอาการ osteomyelitis
6. ผู้ป่วยที่มีอาการ myelopathy
เนื่องจากการหักยุบของกระดูกสันหลัง
7. ผู้ป่วยที่มีผล coagulopathy ไม่ปกติ
8. ผู้ป่วยที่มีประวัติแพ้ต่อซีเมนต์กระดูกหรือสารแข็งตัวต่างๆ
ข้อห้ามบางส่วน (relative contraindications) ได้แก่
1.
ผู้ป่วยที่มีอาการปวดที่ไม่ได้เกิดจากการปวดกระดูกสันหลังเฉพาะที่
2. ผู้ป่วยมี retropulsion ของกระดูกที่หักยุบเข้าไปในไขสันหลัง
แต่ไม่แสดงอาการ
3. ผู้ป่วยมีมะเร็งที่ขยายไปใน epidural space แต่ไม่แสดงอาการ
4. ผู้ป่วยที่มีภาวะติดเชื้อ
ความจำเพาะของหัตถการการฉีดซีเมนต์เสริมกระดูกสันหลัง
(specifications of procedure)
การฉีดซีเมนต์เสริมกระดูกสันหลังเน้นที่ความปลอดภัยและความสำเร็จของหัตถการ
ซึ่งมีสิ่งที่ต้องจัดให้มีอย่างจำเพาะ ได้แก่
1. ความต้องการทางเทคนิค (technical requirement)
2. การสนับสนุนทางการผ่าตัดและภาวะฉุกเฉิน (surgical and emergency
support)
3. การดูแลผู้ป่วย (patient care)
1) ความต้องการทางเทคนิค (technical
requirement)
ในทางเทคนิคแล้ว จะต้องมีการเตรียมอุปกรณ์ต่างๆ
เครื่องเอกซเรย์หลอดเลือด และอุปกรณ์วัดสัญญาณชีพต่างๆ
รวมไปถึงบุคลากรที่เกี่ยวข้อง แบ่งออกได้เป็น 4 ด้านได้แก่
1.
ห้องตรวจซึ่งต้องมีความกว้าง ปลอดภัย
และมีความสะดวกในการเคลื่อนย้ายผู้ป่วยจากเปลขึ้นยังเตียงตรวจ
ซึ่งต้องมีความกว้างของเตียงตรวจที่เพียงพอในการจัดท่าผู้ป่วยและพื้นที่สำหรับอุปกรณ์วัดสัญญาณชีพ
อุปกรณ์ดมยา เครื่องช่วยหายใจ เป็นต้น
และห้องตรวจยังต้องมีความกว้างเพียงพอสำหรับทีมงานที่จะทำงานเคียงข้างไปกับผู้ป่วย
และการเคลื่อนที่ไปมาของบุคลากรโดยไม่เกิดการปนเปื้อนเชื้อขึ้น
2. เครื่องเอกซเรย์หลอดเลือดที่มีสามารถแสดงภาพที่มีรายละเอียดสูงได้
รวมถึงระบบบันทึกภาพที่รวดเร็ว
และอุปกรณ์ป้องกันอันตรายจากรังสีต่างๆ
3. ความง่ายในการนำผู้ป่วยไปยังห้องตรวจเอกซเรย์คอมพิวเตอร์ในทันที
และไปยังห้องตรวจสนามแม่เหล็กไฟฟ้าภายใน 30-45
นาทีเพื่อการประเมินภาวะแทรกซ้อนที่เกิดขึ้นระหว่างหัตถการ เช่น
การรั่วของซีเมนต์ไปยังไขสันหลัง
4.
ความพร้อมของอุปกรณ์ในการสังเกตอาการผู้ป่วยระหว่างและภายหลังการทำหัตถการ
การสังเกตสัญญาณชีพต่างๆ รวมไปถึงชุดอุปกรณ์ช่วยฟื้นคืนชีวิต
2) การสนับสนุนทางการผ่าตัดและภาวะฉุกเฉิน (surgical and emergency
support)
หากเกิดภาวะแทรกซ้อนที่รุนแรงระหว่างหัตถการการฉีดซีเมนต์เสริมกระดูกสันหลัง
ซึ่งแม้จะไม่ค่อยเกิด
แต่จะต้องมีการวางระบบประสานงานไว้กับทางห้องผ่าตัด
เพื่อความสะดวกในการประสานระหว่างทีมเพื่อการจัดการกับภาวะแทรกซ้อนของผู้ป่วยได้อย่างมีประสิทธิภาพ
3) การดูแลผู้ป่วย (patient
care)
การดูแลผู้ป่วยในหัตถการการฉีดซีเมนต์เสริมกระดูกสันหลังแบ่งออกได้เป็น
3 ช่วงเวลาได้แก่
1. การดูแลก่อนหัตถการ (preprocedural care)
มาตรฐานการดูแลผู้ป่วยก่อนหัตถการมีหลายประเด็นที่ต้องให้ความสำคัญ
ได้แก่
1.1
ตรวจสอบใบขอทำหัตถการว่ามีรายละเอียดที่มากพอและแสดงความจำเป็นของการขอทำหัตถการได้
นั่นคือต้องมีการบ่งบอกสัญญาณและอาการของผู้ป่วย
ประวัติและผลการวินิจ
ฉัยก่อนหน้า
ผู้ขอทำหัตถการจะต้องเป็นแพทย์ที่มีใบอนุญาตและมีสิทธิในการส่งตรวจนั้น
1.2 ประวัติ ผลการตรวจทางคลินิก
รวมถึงข้อบ่งชี้ของการทำหัตถการจะต้องได้รับการตรวจสอบซ้ำและมีการบันทึกไว้ในเวชระเบียนโดยแพทย์
รวมไปถึงผลทางห้องปฏิบัติการต่างๆ ด้วย
1.3 สัญญาณชีพและผลการทดสอบทางร่างกายและสมอง
ต้องกระทำและบันทึกไว้
1.4 เอกสารที่แสดงข้อบ่งชี้สำหรับการตรวจ
เอกสารแสดงว่าผู้ป่วยไม่สามารถรักษาอาการปวดด้วยวิธีการให้ยา
หรือการรักษาแบบประคับประคอง จะต้องมีการบันทึกเก็บไว้
1.5
ข้อบ่งชี้ในการรักษาภาวะกระดูกหักยุบจะต้องมีการบันทึกและภาพทางรังสีที่เกี่ยวข้องต้องได้รับการบันทึกไว้ด้วย
2. การดูแลระหว่างหัตถการ (procedural care)
มาตรฐานการดูแลผู้ป่วยระหว่างหัตถการมีขั้นตอนที่ต้องให้ความสำคัญ
ได้แก่
2.1 การปฏิบัติตามมาตรฐาน Joint commission Universal protocal ในด้านการป้องกันการผ่าตัดผิดตำแหน่ง ผิดขั้นตอน ผิดคน จะต้องมีการยึดถือโดยการทำ time out ก่อนการเริ่มหัตถการ โดยต้องจัดการดังนี้
-
ต้องเกี่ยวข้องกับบุคลากรทั้งทีม
- มีการใช้การสื่อสารที่มีประสิทธิภาพ
- มีการใช้ข้อมูลกระดาษ checklist ต่างๆ
- ทำกระบวนการระบุตัวผู้ป่วย ระบุตำแหน่งและข้าง ยืนยันชนิดของหัตถการ
การจัดท่าทางผู้ป่วย และการระบุอุปกรณ์ต่างๆ ให้ถูกต้อง
2.2
การบันทึกสัญญาณชีพจะต้องทำตามระยะเวลาที่กำหนดตลอด
เวลาในการทำหัตถการ และมีการบันทึกค่าวัดต่างๆ
2.3 ผู้ป่วยที่ต้องได้รับการให้ยาทางหลอดเลือดดำ
จึงต้องมีการบริหารจัดการและบันทึกการให้ยาและสารน้ำต่างๆ
2.4 ผู้ป่วยจะได้รับการบริหารจัดการการดมยาระดับ moderate/ concious
sedation และมีการบันทึกขนาดยาและเวลาในการให้ไว้ตลอดหัตถการ
3. การดูแลภายหลังหัตถการ (postprocedural care) มาตรฐานการดูแลผู้ป่วยภายหลังหัตถการมีขั้นตอนที่ต้องให้ความสำคัญ ได้แก่
3.1
สรุปบันทึกระหว่างหัตถการ ภาวะแทรกซ้อน
และภาวะผู้ป่วยจะต้องได้รับการบันทึกลงในเวชระเบียนอย่างย่อ
เพื่อสื่อสารแก่แพทย์เจ้าของไข้
อย่างไรก็ตามรายงานผลอย่างเป็นทางการจะต้องออกตามไปในเวลา 2-3 ชม.
3.2 ผู้ป่วยต้องนอนพักและสังเกตอาการช่วงหลังเสร็จหัตถการใหม่ๆ
ระยะเวลาในการนอนพักขึ้นอยู่กับอาการของผู้ป่วย
3.3 ช่วงเสร็จหัตถการใหม่ๆ
พยาบาลต้องเป็นผู้สังเกตอาการและตรวจวัดสัญญาณชีพ
ปริมาณปัสสาวะที่ขับออกมา การขยับของกล้ามเนื้อต่างๆ
รวมไปถึงผลทางระบบประสาทจะต้องได้รับการทดสอบและบันทึกไว้
3.4
แพทย์ผู้ทำหัตถการจะต้องเป็นผู้ประเมินผู้ป่วยหลังเสร็จหัตถการเพื่อสรุปผลลงในรายงานผล
(progressive note) และเวชระเบียน
และแพทย์ที่ได้รับมอบหมายจะต้องไปเยี่ยมผู้ป่วยเพื่อประเมินระหว่างที่ยังพักค้างในโรงพยาบาลและมีการติดตามอาการหลังการออกจากโรงพยาบาลแล้ว
มาตรฐานของการจัดการเอกสารต่างๆ (documentation)
ผลลัพธ์ของการฉีดซีเมนต์เสริมกระดูกสันหลังจะต้องมีการบันทึกไว้ทั้งผลระยะสั้นและผลระยะยาว
รวมถึงภาวะแทรกซ้อนต่างๆ หากมีการเจาะและส่งตรวจชิ้นเนื้อร่วมด้วย
จะต้องมีการติดตามผลทางพยาธิวิทยา และบันทึกไว้ไม่ว่าจะเป็นผล false
negative และ false positive
บันทึกจะต้องมีการเก็บรักษาอย่างถาวรร่วมกับภาพทางรังสีเพื่อการสืบค้นได้โดยง่าย
โดยต้องบริหารจัดการดังนี้
1.
ภาพทางรังสีจะต้องมีการใส่ตัวอักษรอย่างถาวร เพื่อระบุสถานพยาบาล
วันที่ทำหัตถการ ชื่อและนามสกุลของผู้ป่วย
รวมไปถึงรหัสผู้ป่วยและวันเดือนปีเกิด
2. รายงานผลหัตถการโดยแพทย์จะต้องมีการระบุขั้นตอนและวัตถุประสงค์
การดมยา รายการยาและปริมาณ
ชนิดและปริมาณของซีเมนต์ที่ใช้ในแต่ละระดับของกระดูกสันหลังที่ฉีดซีเมนต์
ภาวะแทรกซ้อนถ้ามี
3. เอกสารเพิ่มเติมอื่นๆ หากมีการประเมินผู้ป่วยภายใน 48 ชม.
ในด้านการลดปวด การเคลื่อนไหวจะต้องบันทึกไว้
ภาวะแทรกซ้อนที่อาจเกิดขึ้น ผลพยาธิวิทยา
การสื่อสารกับผู้ป่วยและแพทย์เจ้าของไข้
รวมไปถึงการหายจากอาการปวดหลังของผู้ป่วย หรือการหายป่วย
การให้ข้อมูลและการลงลายมือชื่อยินยอมรับการรักษา (Informed consent
and procedural risk)
ต้องมีการให้ข้อมูลผู้ป่วยถึงภาวะแทรกซ้อนที่อาจเกิดขึ้นจากหัตถการ
เช่น การติดเชื้อ, ภาวะเลือดออก, อาการแพ้ต่างๆ,กระดูกหัก,
pneumothorax, การรั่วของซีเมนต์ไปยัง epidural/ paravertebral vein
ซึ่งจะทำให้อาการปวดแย่ลง, อัมพาต,
การได้รับอันตรายของไขสันหลังและเส้นประสาท
และการที่อาจจะต้องผ่าตัดด่วนหากเกิภาวะแทรกซ้อนที่รุนแรง
รวมไปถึงผลของหัตถการที่อาจลดอาการปวดลงไม่ได้มากนัก
อัตราความสำเร็จและภาวะแทรกซ้อน (Success and complication
rates and tresholds)
ตัวชี้วัดด้านความสำเร็จ
และภาวะแทรกซ้อนเป็นส่วนของการประเมินประสิทธิผลของหัตถการ
ซึ่งมีระดับที่ยอมรับได้ซึ่งต้องคำนึงถึง
โดยเป็นสัดส่วนต่อกันระหว่างความสำเร็จทางเทคนิคและภาวะแทรกซ้อน
อย่างไรก็ตามภาวะแทรกซ้อนแบ่งออกได้เป็นภาวะแทรกซ้อนหลักและภาวะแทรกซ้อนย่อย
ส่วนความสำเร็จทางคลินิกนั้นคิดตามผลของการลดอาการปวดของผู้ป่วยซึ่งมีระดับอยู่ที่
50-60% ภาวะแทรกซ้อนที่สำคัญมีระดับที่ยอมรับได้ดังตาราง
| Specific complication | Thresholes (%) |
| transient neurological deficit (in 30 days) - osteoporosis - neoplasm |
1 10 |
| Permanent neurological deficit (in 30 days) - osteoporosis - neoplasm |
0 5 |
| Fracture of rib or vertebra | <2 |
| Allergic or idiosyncratic reaction | <1 |
| Infection | 0 |
| Symptomatic pulmonary cement embolus | 0 |
| death | 0 |
เทคนิคทางการสร้างภาพรังสีระหว่างหัตถการ (technical imaging)
หัตถการการฉีดซีเมนต์เสริมกระดูกสันหลังมีการใช้ระบบ fluoroscopy
ช่วยในการระบุตำแหน่ง ซึ่งสามารถทำได้โดย monoplane fluoroscopy
ซึ่งจะทำให้มุมมองในการเห็นมุมมองเดียว
หากต้องการมุมมองอื่นจะต้องเสียเวลาในการหมุนแกนเอกซเรย์
ซึ่งทำให้เกิดความล่าช้า และอาจมีการเข้าใจตำแหน่งคลาดเคลื่อนได้
หากสามารถใช้ biplane fluoroscopy ช่วยจะทำให้ได้ภาพใน 2 มุมมอง คือ
มุมมองหน้าตรงและมุมมองด้านข้าง
ซึ่งจะทำให้การเข้าใจตำแหน่งมีความแม่นยำขึ้น
ซึ่งจะช่วยให้แพทย์แทงเข็มไปยังตำแหน่งที่ต้องการได้อย่างมีประสิทธิภาพและสามารถหลีกเลี่ยงตำแหน่งที่เสี่ยงต่อการเกิดภาวะแทรกซ้อนได้
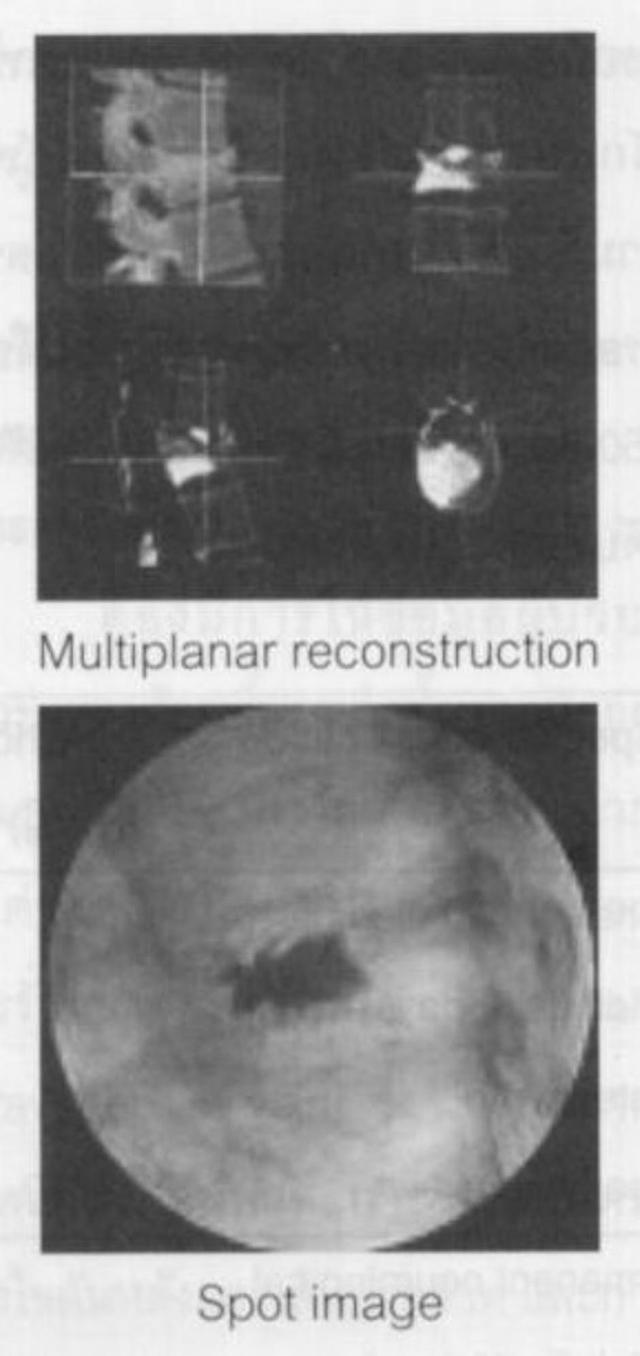
การเก็บภาพควรที่จะเก็บภาพการฉีดสารทึบรังสีเพื่อยืนยันตำแหน่งของปลายเข็ม
ทั้งใน 2 มุมมอง โดยเก็บภาพที่ความเร็ว 1 ภาพต่อวินาที
และควรเก็บภาพเมื่อฉีดซีเมนต์เสร็จเรียบร้อยแล้ว
โดยอาจถ่ายเป็นภาพรังสีทั่วไป (general x-ary) หรือหากเครื่อง
fluoroscopy ที่ใช้สามารถสร้างภาพ 3 มิติได้ ควรมีการเกิดเป็นภาพ 3
มิติ และ/หรือมีโปรแกรมสร้างภาพหลายระนาบ multiplanar reconstruction
: MPR ก็ควรที่จะมีการสร้างภาพในระนาบต่าง
เพื่อยืนยันตำแหน่งและการแทนที่ของซีเมนต์ในกระดูกสันหลังด้วย
อย่างไรก็ตามระหว่างหัตถการจะต้องจัดให้มีการใช้อุปกรณ์ป้องกันอันตรายจากรังสีที่จำเป็นต่างๆ
เพื่อให้แพทย์ บุคลากรในหัตถการ
และผู้ป่วยได้รับปริมาณน้อยที่สุดเท่าที่เป็นไปได้ (As Low As
Reasonably Achievable: ALARA
สรุป
การฉีดซีเมนต์เสริมกระดูกสันหลังต้องกระทำอย่างรอบคอบและระมัดระวังเพื่อให้เกิดอัตราความสำเร็จที่สูงและอัตราภาวะแทรกซ้อนที่ต่ำที่สุดเท่าที่เป็นไปได้
บรรณานุกรม
1. Practice guideline for the performance of percutaneous
vertebroplasty, ACR Practice Guideline, the american college of
radiology, 2005: 193-202
2. Laredo J. D. and Hamze B. Complications of percutaneous
vertebroplastyand their prevention. Skeletal Radiol, 2004;
33:493–505
ความเห็น (0)
ไม่มีความเห็น