ภาวะผิวหนังลอกไหม้จากการได้รับรังสีเกินกำหนด
ภาวะผิวหนังลอกไหม้จากการได้รับรังสีเกินกำหนด
Erythema
นิตยา ทองประพาฬ พย.บ.*
พรรณี สมจิตประเสริฐ พย.บ.**
วิชุดา สิริเมธาธโนปกรณ์ วท.บ.รังสีเทคนิค***
*งานการพยาบาลรังสีวิทยา รพ.ศิริราช
**แผนกเอกซเรย์ รพ.เจ้าพระยา
*** ภาควิชารังสีวิทยา คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล
นิตยา ทองประพาฬ, พรรณี สมจิตประเสริฐ และวิชุดา สิริเมธาธโนปกรณ์. ภาวะผิวหนังลอกไหม้จากการได้รับรังสีเกินกำหนด. วารสารชมรมรังสีเทคนิคและพยาบาลเฉพาะทางรังสีวิทยาหลอดเลือดและรังสีร่วมรักษาไทย, 2553;4(1): 18-21
ภาวะผิวหนังลอกไหม้จากการได้รับรังสีเกินกำหนดในผู้ป่วยที่มารับบริการทางรังสีร่วมรักษา เป็นภาวะที่อาจเกิดขึ้นได้โดยเฉพาะในผู้ป่วยที่มารับการรักษาด้านโรคหลอดเลือดสมอง โดย erythema หมายถึง สีแดง (reddening) ของผิวหนังซึ่งอาจเกิดจากการอักเสบหรือกระบวนการของภูมิคุ้มกันร่างกาย การได้รับรังสีจะนำไปสู่การรวมตัวกันของเม็ดเลือดขาวกลุ่ม lymphocytes ในชั้นผิวหนังเนื่องจากการตายของเซลล์ที่ได้รับรังสี โดยทั่วไปภาวะผิวหนังลอกไหม้อาจเกิดได้จากการได้รับความร้อน แมลงกัดต่อย การติดเชื้อ ภาวะภูมิแพ้ การได้รับรังสีกลุ่ม non-ionizing เช่น แสง UV และแสงแดด และการได้รับรังสีกลุ่ม ionizing เช่น รังสีเอกซ์ หรือกัมมันตรังสีต่างๆ
ภาวะผิวหนังลอกไหม้จากรังสีเป็นที่รู้จักอย่างแพร่หลายในช่วงปลายปี 1890 เมื่อมีการค้นพบเอกซเรย์และการทดลองปรมาณู
หากได้รับรังสีเอ็กซ์ปริมาณสูงระดับ 2-5 Gy จะทำให้เกิดภาวะผิวหนังลอกไหม้ได้ภายใน 2-3 ชั่วโมง โดยภาวะผิวหนังลอกไหม้ถือเป็นผลกระทบจากรังสีประเภท deterministic effect ซึ่งมีระดับในการก่อให้เกิดภาวะ (threshold) โดยผิวหนังมีระดับปริมาณรังสีที่ก่อให้เกิดภาวะผิวหนังลอกไหม้ได้เมื่อไดรับปริมาณรังสีสูงถึง 2 Gy ซึ่งเป็นปริมาณที่เกิดขึ้นได้ในการรักษาผู้ป่วยด้วยวิธีการทางรังสีร่วมรักษา การพิจารณาจะต้องหาพื้นที่ผิวหนังส่วนที่ได้รับรังสีปริมาณสูงสุด (peak skin dose) เพื่อพยากรณ์โอกาสในการเกิดภาวะผิวหนังลอกไหม้
การได้รับรังสีปริมาณสูงติดต่อกันอาจนำไปสู่ภาวะผิวหนังลอกไหม้ได้ อย่างไรก็ตาม การแบ่งช่วงการทำการรักษาทางรังสีร่วมรักษาเป็นหลายครั้งจะช่วยลดความเสี่ยงต่อการเกิดภาวะผิวหนังลอกไหม้ได้ โดยจะต้องพิจารณาปริมาณรังสีรวม (cumulative radiation dose) เทียบกับอัตราการฟื้นตัวของเซลล์ (repair period) ระหว่างการได้รับรังสีจากหัตถการทางรังสีร่วมรักษาครั้งถัดไป หากช่วงเวลานานขึ้นก็จะทำให้ผิวหนังทนต่อรังสีได้มากขึ้น อย่างไรก็ตามมีข้อมูลทางการแพทย์ไม่มากนักสำหรับอัตราการฟื้นตัวของเซลล์จากรังสีเอ็กซ์ในงานรังสีวินิจฉัย เนื่องจากมีผู้ป่วยจำนวนไม่มากนักที่ได้รับรังสีต่อเนื่อง
การสังเกตผู้ป่วยถึงภาวะผิวหนังลอกไหม้จากการได้รับรังสีปริมาณสูงอาจสังเกตได้หากได้มีการรายงานปริมาณรังสีทันทีเมื่อเสร็จสิ้นหัตถการถึงปริมาณรังสีที่เกินกว่าระดับปกติ โดยภาวะผิวหนังลอกไหม้เฉียบพลันจะเกิดอาการภายใน 2-3 ชั่วโมง อย่างไรก็ตามมีผู้ป่วยจำนวนหนึ่งเกิดภาวะผิวหนังลอกไหม้ภายใน 2-3 สัปดาห์หลังหัตถการ
ภาวะผิวหนังลอกไหม้จากการได้รับปริมาณรังสีเกินกำหนด แม้จะมีโอกาสเกิดได้ แต่ไม่ถือเป็นภาวะแทรกซ้อนทั่วไปจากหัตถการทางรังสีร่วมรักษา ในการดูแลผู้ป่วยควรมีการให้ข้อมูลเบื้องต้นและแนะนำผู้ป่วยให้สังเกตภายหลังจากเสร็จสิ้นหัตถการ และการติดต่อกับแพทย์หากมีอาการปรากฎ ซึ่งจะเป็นประโยชน์ในผู้ป่วยที่มีประวัติผิวหนังไวต่อรังสี เช่น ataxia telangiectasia การตระหนักถึงภาวะผิวหนังลอกไหม้โดยแพทย์ผู้ทำหัตถการและแพทย์เจ้าของไข้ จะทำให้มีการตรวจสอบอาการเมื่อมีการตรวจติดตามโรค บริเวณผิวหนังที่อาจเกิดภาวะผิวหนังลอกไหม้คือผิวหนังที่อยู่ใกล้หลอดเอกซเรย์ซึ่งอยู่ใต้เตียง ดังนั้นจึงควรแนะนำผู้ป่วยถึงการสังเกตอาการที่ผิวหนังบริเวณท้ายทอย แผ่นหลัง เป็นต้น
หากผู้ป่วยเกิดภาวะผิวหนังลอกไหม้จากรังสีโดยไม่ทราบว่าเกิดจากรังสี เมื่อไปหาแพทย์ผิวหนังเพื่อการรักษา แพทย์ผิวหนังก็จะมุ่งหาสาเหตุอื่นๆ ที่ทำให้เกิดภาวะผิวหนังลอกไหม้ และจะทำให้การรักษาเกิดขึ้นอย่างไม่ถูกทิศทาง ทำให้จะต้องรักษาด้วยยาหลายชนิดและใช้เวลาในการรักษานาน อย่างไรก็ตามหากผู้ป่วยได้รับทราบข้อมูลเบื้องต้นถึงภาวะผิวหนังลอกไหม้จากรังสี การติดต่อกลับยังรังสีแพทย์จะทำให้กระบวนการรักษาง่ายขึ้น รังสีแพทย์จะติดต่อแพทย์ผิวหนังเพื่อการปรึกษาแนวทางการรักษา ทำให้การรักษาเกิดขึ้นอย่างถูกทิศทาง
การรักษาภาวะผิวหนังลอกไหม้จากรังสี ส่วนใหญ่เป็นการให้ยาเฉพาะที่ โดยมีแนวทางในการรักษาได้แก่
1. ภาวะผิวหนังลอกไหม้ระยะแรก (transient phase) ยังไม่ต้องใช้ยาใดๆ ผิวหนังจะหายได้เอง
2. ภาวะผิวหนังลอกไหม้ระยะที่สอง (second erythema phase) อาจใช้ยาทาง่ายๆ เช่น ครีมว่านหางจรเข้ (aloe vera) แต่หากไม่หายจะต้องเปลี่ยนเป็นยาทาชนิดที่แรงขึ้น เช่น
- biafin cream ซึ่งนิยมใช้ในผู้ป่วยฉายแสง
- trolamin ซึ่งจะให้ผลดีกว่า biafin cream
- calendula officinalis ให้ผลการรักษาที่ดี trolamin
- steroid cream จะช่วยลด inflammatory reaction
- Hyaluronic acid เป็นยากลุ่ม prophylactic ซึ่งจะช่วยลดการเกิดผิวหนังอักเสบจากรังสีในขั้นสูงๆ ได้
3. หากการอักเสบลุกลามไปถึงขั้น moise desquamation การรักษาด้วย eosin และ anti-pain therapies ร่วมกับยาปฏิชีวนะ และ steroid เป็นแนวทางปฏิบัติโดยทั่วไป
ความเสี่ยงในการเกิดภาวะผิวหนังลอกไหม้ในผู้ป่วย จะสูงขึ้นในผู้ป่วยที่มีประวัติ ataxia telangiectasia gene หรือผู้ป่วยกลุ่มโรค fanconi disease, collagen vascular disease และผู้ป่วยเบาหวาน โดยภาวะเบาหวานจะทำให้เกิดภาวะผิวหนังลอกไหม้ในระยะยาวได้
ระยะผิวหนังลอกไหม้
ผิวหนังลอกไม้จากรังสีแบ่งออกได้เป็น 4 ระยะได้แก่
1. early phase เป็นระยะที่พบผิวหนังลอกไหม้ได้ใน 2-3 ชั่วโมงหลังการได้รับรังสี เป็นอาการที่พบได้ยากจากหัตถการทางรังสีร่วมรักษา แต่เป็นภาวะที่พบได้บ่อยในผู้ป่วยฉายแสง
2. Main erythematous phase เป็นอาการที่มีผื่นแดงเกิดมากขึ้น และมักพบใน 2-3 สัปดาห์หลังได้รับรังสี ผู้ป่วยจะมีอาการแสบร้อนร่วมด้วย โดยอาจเกิดแผลน้ำ และการเปลี่ยนสีของผิวหนังบริเวณนั้นได้
3. Third erythema phase จะพบที่ระยะ 8-20 สัปดาห์ หลังได้รับรังสี ถือว่าระยะนี้จะแสดงอาการร่วมกับภาวะการตายของผิวหนัง (dermal ischemia)
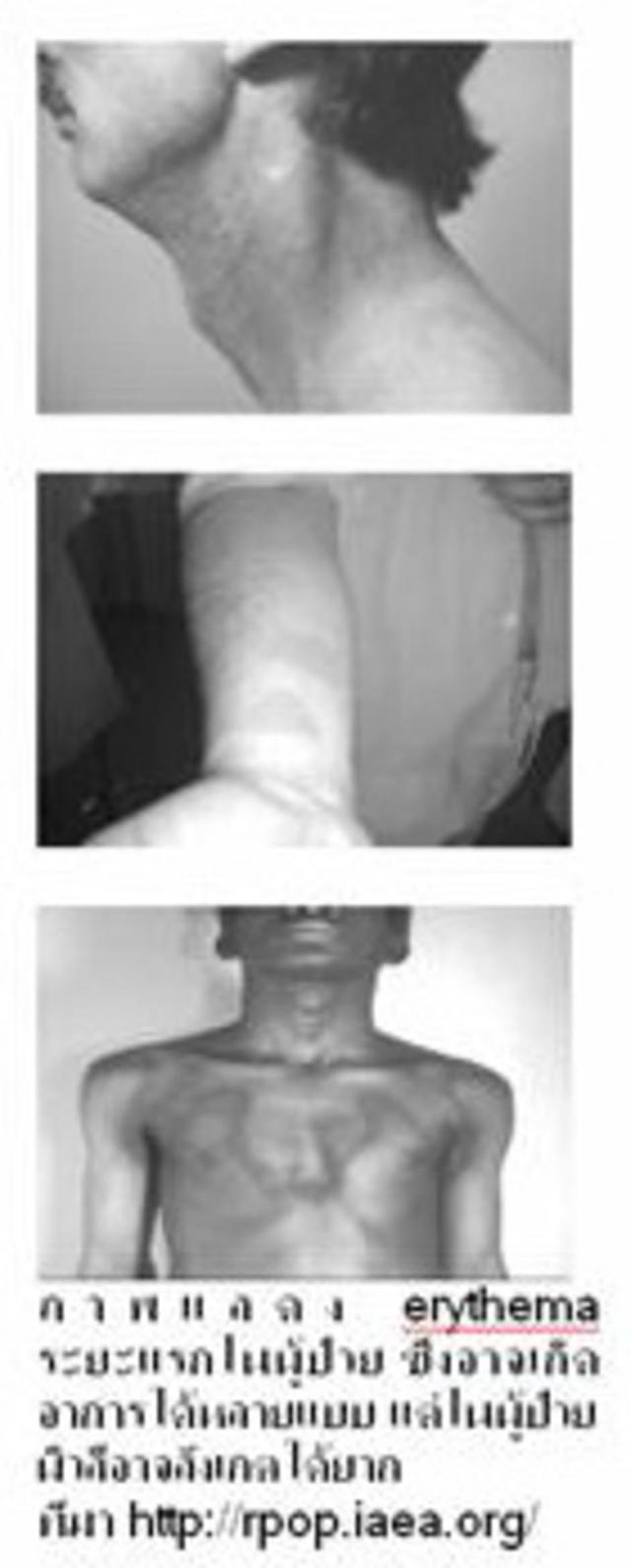
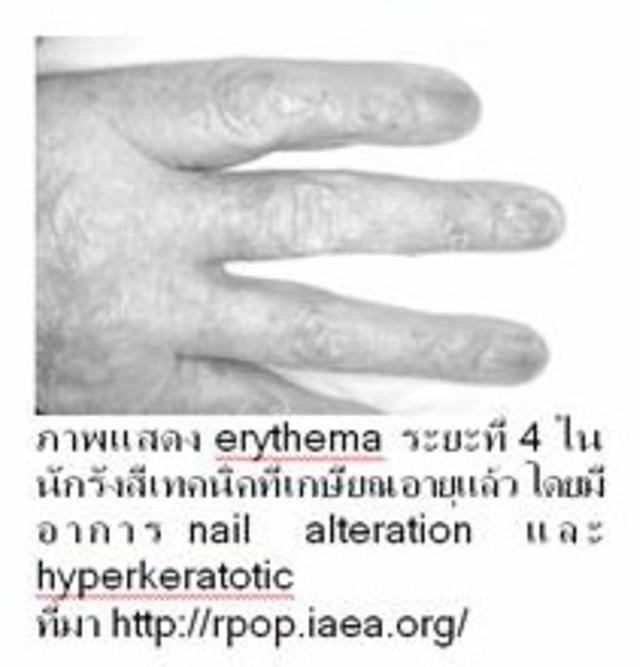
4. Fourth stage: Evolution ถือเป็นระยะสุดท้ายเนื่องจากผิวหนังจะเกิดการเปลี่ยนสีผิว โดยเข้มขึ้นหรือจางลงได้ และส่งผลให้เกิดภาวะ hyperkeratotic ได้
บรรณานุกรม
- _______________________.
Interventional radiology. http://rpop.iaea.org/RPOP/RPoP/Content/InformationFor/HealthProfessionals/4_InterventionalRadiology/index.htm - _______________________.
Erythema. http://en.wikipedia.org/wiki/Erythema - _______________________.
Erythema. http://www.umm.edu/altmed/articles/erythema-000154.htm - _______________________.Erythema. http://www.answers.com/topic/erythema
ความเห็น (0)
ไม่มีความเห็น